维生素D是人体骨骼健康、免疫调节及神经功能的重要保障,但全球近10亿人存在维生素D不足或缺乏,我国成年人群中维生素D缺乏率高达50%以上。当血液中25羟维生素D浓度低于50 nmol/L时,可能引发骨质疏松、佝偻病、肌肉疼痛等症状,甚至增加糖尿病、心血管疾病等风险。面对市面上维生素D2、D3、骨化三醇等多种补充剂,如何科学选择成为公众的核心困惑。本文将从症状识别、检测诊断、药物选择及日常管理四方面提供实用指导。
一、维生素D缺乏的识别与诊断
1. 症状与高危人群
维生素D缺乏早期症状隐匿,但可通过以下表现警惕:
骨骼问题:儿童出现方颅、鸡胸、O型腿(佝偻病),成人表现为骨痛、易骨折(骨质疏松);
肌肉与神经症状:肌无力、行走困难、反复抽筋,老年人跌倒风险增加;
其他关联疾病:频繁感冒、情绪低落、伤口愈合缓慢等。
高危人群包括:
日晒不足的上班族、老年人(皮肤合成能力下降);
肝肾疾病患者(维生素D活化受阻);
孕妇及哺乳期女性(需求增加)。
2. 如何确诊?
通过检测血清25羟维生素D(25(OH)D)水平评估营养状态:
<20 ng/ml(50 nmol/L):严重缺乏,需立即干预;
20-30 ng/ml(50-75 nmol/L):不足,建议补充;
>30 ng/ml:充足。
注意:骨化三醇使用者需监测血钙磷水平,而非25(OH)D。
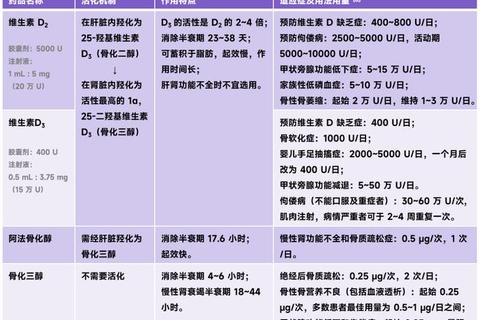
二、维生素D补充剂的选择逻辑
1. 普通维生素D3:适合大部分人群
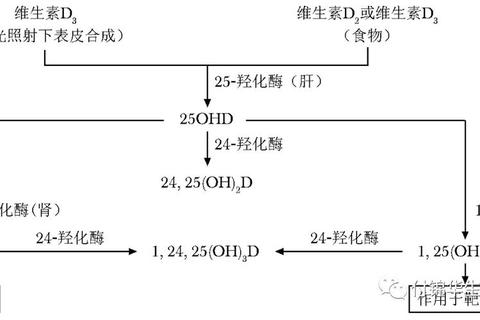
作用机制:需经肝、肾转化为活性形式(骨化三醇)发挥作用;
优势:
安全性高,常规剂量(400-2000 IU/天)不易中毒;
性价比高,适合长期维持治疗;
适用人群:肝肾功能正常者,如健康成人、儿童;
剂量建议:
预防缺乏:400-800 IU/天;
治疗缺乏:2000-5000 IU/天,持续6-8周后复查。
2. 骨化三醇:特殊人群的“活性直通车”
作用机制:直接激活维生素D受体,无需肝肾代谢;
优势:
起效快,适合肝肾功能不全者(如慢性肾病患者);
精准调控血钙,用于甲状旁腺功能减退、肾性骨病等;
风险提示:
易导致高钙血症,需严格监测血钙、尿钙;
不可与普通维生素D联用,避免毒性叠加;
适用场景:
处方药,需在医生指导下使用;
典型剂量:0.25-0.5 μg/天,根据血钙调整。
三、关键决策因素与注意事项
1. 选择D3还是骨化三醇?
肝肾功能:
正常者首选D3(需肝肾活化);
异常者(如透析患者)选骨化三醇;
疾病类型:
单纯缺乏或骨质疏松:D3联合钙剂;
继发性甲旁亢、肾性骨病:骨化三醇;
成本与便利性:
D3为非处方药,可自行购买;
骨化三醇需定期随诊。
2. 避免误区
“越多越好”:过量D3可蓄积中毒,骨化三醇更易引发高钙血症;
“忽视饮食与日晒”:
每日15分钟手臂日晒可合成约1000 IU维生素D;
多脂鱼(三文鱼、沙丁鱼)、蛋黄、强化乳制品可辅助补充;
“盲目联合用药”:
避免与含铝药物、噻嗪类利尿剂同用(增加毒性风险);
糖皮质激素、抗癫痫药可能降低维生素D效果。
四、特殊人群的精细化管理
1. 孕妇与哺乳期女性
需求特点:胎儿骨骼发育需额外维生素D,缺乏可能引发妊娠糖尿病;
建议:孕中期起每日补充600-2000 IU D3,定期检测25(OH)D。
2. 儿童与青少年
生长关键期:缺乏可能导致永久性骨骼畸形;
剂量:1岁以下400 IU/天,1-18岁600-1000 IU/天;
优先选择D3滴剂,避免鱼肝油过量维生素A。
3. 老年人
高风险因素:皮肤合成能力仅为青年人的30%;
联合补钙:每日钙摄入1000-1200 mg,分次与D3同服增强吸收。
五、日常管理与就医信号
1. 居家调理要点
饮食搭配:维生素D为脂溶性,随餐服用吸收率提高30%;
运动辅助:负重运动(步行、哑铃)刺激骨形成,降低骨折风险。
2. 何时就医?
出现以下情况需立即就诊:
骨痛加剧、不明原因骨折;
恶心、呕吐、意识模糊(高钙血症征兆);
尿频、肾区疼痛(疑似肾结石)。
维生素D缺乏的纠正需个体化策略:健康人群通过日晒和D3补充即可改善,而肝肾功能受损或疾病状态者需依赖骨化三醇的精准治疗。无论选择何种方案,定期监测血钙、25(OH)D水平,并与医生保持沟通,是避免风险的核心。记住,阳光是最天然的“维生素D药房”,每天抽空沐浴阳光,或许比任何补充剂都更经济有效。

