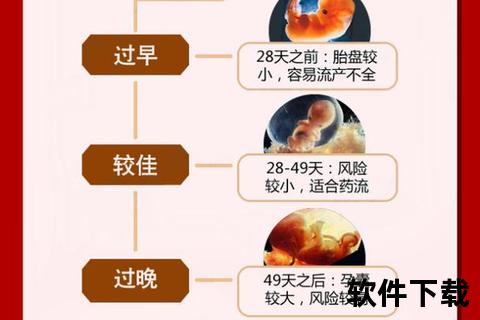
在意外怀孕的早期阶段,药物流产常被视为更温和的选择。这种非侵入性方式通过药物作用终止妊娠,但鲜为人知的是,其有效性高度依赖精准的时间窗口。医学界划定的49天界限背后,蕴含着胚胎发育规律与人体生理反应的精密平衡。

1. 胚胎发育阶段
孕囊在妊娠49天内(7周)直径通常小于25毫米,绒毛组织尚未完全侵入子宫壁,此时米非司酮阻断孕激素的作用最为显著。超过这个阶段,胚胎血管系统逐渐完善,药物难以完全阻断胚胎与母体的营养交换。
2. 子宫收缩效率
米索前列醇引发的宫缩强度与孕周呈负相关。研究显示,孕6周子宫对药物的收缩反应强度比孕8周高40%,更易排出完整胚胎组织。超过49天,子宫肌层对药物的敏感性下降30%。
3. 组织残留概率模型
临床数据显示,孕42天内完全流产率可达92%,49天时降至85%,孕8周后残留风险陡增至35%。残留组织可能引发持续性出血,平均每日失血量超过正常月经量1.5倍。
1. 末次月经校准
建议采用Naegele公式修正:实际孕周=末次月经首日+280天
2. 影像学确认标准
经超声检测需同时满足:孕囊平均直径≤25mm、卵黄囊可见、胚芽长度≤7mm。三维超声可检测孕囊体积≤2.5ml,准确率比二维超声提高15%。
3. 生化指标联检
血清hC平在5000-10000mIU/ml区间时药流成功率最高。联合检测孕酮水平<15ng/ml时,完全流产概率提升至89%。
1. 瘢痕子宫患者
剖宫产史者建议将时限缩短至45天,因子宫下段瘢痕可能延缓药物吸收。研究显示此类人群孕囊排出时间平均延长2.3小时。
2. 多囊卵巢综合征
高雄激素状态可能影响药物代谢,需在孕42天内实施,并增加20%的米索前列醇剂量。术后残留发生率比正常人群高18%。
3. 哺乳期妊娠
哺乳期子宫复旧不完全,药物敏感性增强,可适当放宽至56天,但需在用药前12小时停止哺乳,防止药物经乳汁传递。
对于误超时限的案例,医疗机构应采取分级处理:
1. 49-56天尝试方案
双倍剂量米索前列醇(1200μg)分次给药,配合静脉注射缩宫素2U/h,成功率可达78%。需持续心电监护,出血量超过250ml立即转手术。
2. 56-63天联合方案
药物预处理24小时后行宫腔镜引导清宫,比直接手术减少子宫内膜损伤面积40%,术后宫腔粘连发生率降低至7%。
3. 全程监测指标
建立出血量动态监测表,每小时记录>30ml需预警。血红蛋白下降速度>1g/L/h提示活动性出血,应立即介入。
1. 不全流产识别
持续性腹痛伴阵发性加剧、恶露突然增多、β-hCG下降停滞在平台期超过72小时,需高度怀疑残留。超声显示混合回声团块>15mm时应及时干预。
2. 感染防控要点
体温曲线呈现"双峰型"(用药后24h和72h两次升温)提示感染风险,需在首剂给药时预防性使用广谱抗生素。分泌物PCR检测可提前48小时预警厌氧菌感染。
3. 心理干预节点
在给药前、孕囊排出时、复查时设置三次心理评估,使用PHQ-9量表筛查抑郁倾向。数据显示23%的药流女性会在术后6周出现中度以上抑郁症状。
在医疗机构的规范操作下,药物流产的安全性和有效性已得到显著提升。最新临床研究显示,配合子宫内膜修复方案(如低频脉冲电刺激)可使月经恢复时间缩短至28±3天,显著优于传统护理的35±5天。建议患者在专业医师指导下,建立从术前评估到术后康复的全程管理档案,特别是对于有生育需求者,需在流产后3个月进行生育力评估。